Welches sind die Unterschiede zwischen einer medizinischen Dentalhygiene
und einer Zahnreinigungen?
und einer Zahnreinigungen?
|
Der wesentliche Unterschied!
Der wesentliche Unterschied zwischen einer medizinischen Dentalhygiene und einer Zahnreinigung liegt darin, dass genau dort, wo die Wurzel der Bakterien liegt gereinigt wird. Mit einer tiefgreifenden Reinigung zwischen Zahn und Zahnfleisch werden diese Bakterien bei der medizinischen Dentalhygiene beseitigt, welche für viele Folgeschäden verantwortlich sind. Die Zahnreinigung begnügt sich mit einem Polieren der Zahnoberfläche welches Plaque und Verfärbungen entfernt.
Der Unterschied liegt in der Ausbildung des Behandlers
Eine Zahnreinigung kann durch eine Prophylaxeassistentin (PA) durchgeführt werden, eine medizinische Dentalhygiene durch eine ausgebildete Dentalhygienikerin (DH).
Eine Prophylaxeassistentin besucht einen 2wöchigen Kurs für die notwendigen Fertigkeiten der Behandlung. Eine Dentalhygienikerin macht eine 3 jährige Ausbildung um eine medizinische Dentalhygiene durchführen zu können. Beide Behandlungsarten durch PA und DH haben ihre Berechtigung, müssen aber auf die zahnmedizinischen Bedürfnisse und Notwendigkeiten des Patienten abgestimmt sein. |
Welches sind die Folgen, wenn keine medizinische Dentalhygiene durchgeführt wird?
Wird zwischen Zahn und Zahnfleisch tiefgehend gereinigt, werden die Bakterientaschen oder auch Zahntaschen genannt gesäubert, was das Kariesrisiko deutlich senkt und weniger Löcher in den Zähnen entstehen. So sparen Sie teure Folgebehandlungen.
Ihre Kostenkontrolle
Eine professionelle medizinische Dentalhygiene wird meist zwischen 150.- bis 200.- angeboten. Eine Zahnreinigung kann auch schon für 80.- bis 150.- kosten.
|
Unsere Empfehlung
Eine medizinische Dentalhygiene sollte 1 - 2 x pro Jahr durchgeführt werden. Je nach Situation kann 1 x pro Jahr eine medizinische Dentalhygiene und Zwischendurch eine Zahnreinigung zur Beseitigung von Plaque, Zahnstein oder Verfärbungen an der Zahnoberfläche gemacht werden.
Wer nur eine Zahnreinigung ohne tiefgreifende Reinigung zwischen Zahn und Zahnfleisch macht, setzt sich erhöhtem Kariesrisiko aus. Für Kinder und Jugendliche genügt meist eine Zahnreinigung und muss keine medizinische Dentalhygiene gemacht werden. |
Rauchen von Marihuana, eine teure Sache durch Folge-Erkrankungen von Zahn und Zahnfleisch
|
Gewinne auf Kosten des Konsumenten
Natürlich hilft es nicht, dass sich sogar Grossverteiler wie Coop und Denner etc. sich mit dem Verkauf von Marihuana offensichtlich gegen die Gesundheit der Schweiz stellen und aus den schädigenden Substanzen Gewinne schlagen. Nur durch das Aufzeigen der Konsequenzen kann jeder besser entscheiden ob er die Gewohnheit Marihuana zu rauchen anfängt oder weiterführt! Die Auswirkungen von Marihuana auf die Mundgesundheit
Genuss, Abschalten wollen, der Gegenwart entfliehen und noch viele andere sehr individuelle Gründe führen zum Rauchen von Marihuana. Die Kontroverse von gesund oder ungesund geht quer durch unsere Gesellschaft und nicht jeder hat dazu eine Meinung. Wir von WHITE SMYLE haben uns mit dem Thema vom Gesichtspunkt der Mundgesundheit auseinandergesetzt und möchten Sie über die Auswirkungen informieren. Zunehmend befinden sich Zahnärzte, Dentalhygienikerinnen und auch andere medizinische Fachkräfte in der potentiell unbequemen Situation nach den persönlichen Marihuana-Angewohnheiten der Patienten fragen zu müssen, um die möglichen Auswirkungen des Konsums für den Patienten und deren Gegenmassnahmen besser abschätzen zu können. Der Schlüssel zu lebenswichtigen Informationen
Die Überwindung des Zögerns, das Thema anzusprechen, ist der Schlüssel, um Patienten mit lebenswichtigen Informationen zu versorgen. Nur durch Wissen kann eine vernünftige Entscheidung über das Thema getroffen werden. |
Anstieg von Karies, Zahnausfall, Atemprobleme und erhöhtes Mundkrebs Risiko
Zusätzlich zu grünen Flecken auf den Zähnen, wie von vielen Dentalhygienikerinnen berichtet, können Marihuanaraucher mit einem Anstieg von Karies- sowie Atemproblemen rechnen. Bei fortschreitender Zahnfleischerkrankung ist das Patiential für den Ausfall von Zähnen sehr hoch. Die Chance auf Mundkrebs wird durch den Marihuanakonsum ebenfalls gesteigert. Gleichgültigkeit als mentaler Zustand
Einige dieser Zahnprobleme können mit dem unbewusst entspannten und gleichgültigen Zustand in Verbindung gebracht werden, welcher sich nach dem Marihuanakunsum einstellt. Durch die Gleichgültigkeit wird die Mundhygiene vernachlässigt, keine Zahnseide oder andere Hilfsmittel benutzt und so entsteht ein Nährboden für Zahn- und Zahnfleischprobleme. Die Zahnarztkosten für die Folgeerscheinungen gehen oft in die tausenden von Franken. Eine gründliche Parodontose Behandlung beim Zahnarzt kostet oft 2000.- oder mehr, der Zahnersatz durch ein Implantat liegt im Durchschnitt bei 3000.- und mehr. Drei Mal häufiger Zahnfleischerkrankungen durch Marihuanagenuss
Eine Langzeitstudie in Neuseeland zeigte, dass regelmässige Marihuanakonsumenten (die 15 oder mehr Jahre lang mindestens einmal in der Woche Marihuana geraucht haben) dreimal häufiger Zahnfleischerkrankungen hatten als diejenigen, die nicht geraucht haben. Dies kann der Methode des Rauchens zugeschrieben werden, welche die Temperatur des Mundes erhöht. Die Schleimhäute im Zahnfleisch versuchen durch eine Überproduktion das empfindliche Gewebe vor Schäden zu schützen. Was passiert im Mund
Die hohen Temperaturen sind auch mit erhöhten Chancen für die Entwicklung von Mundkrebs verbunden. Bei längerem Gebrauch kann das Rauchen von Marihuana dazu führen, dass die Zähne aufgrund fortgeschrittener Stadien der Parodontitis ausfallen. Dieselben Effekte können auch bei Rauchtabak auftreten. Allerdings kann Mundtrockenheit - das trockene Gefühl, das nach dem Rauchen von Marihuana auftritt – direkt mit Zahnfleischerkrankungen in Verbindung gebracht werden. Mehr Krankheit durch Marihuana
Die American Medical Student Association berichtete auch, dass Marihuana-Konsumenten häufiger Zahn- oder Zahnfleischerkrankungen aufweisen als Nicht-Konsumenten. Offensichtlich fehlt etwas in der Arzt-Patient-Konversation betreffend der erhöht notwendigen Mundpflege. |
Was ist die Lösung?
Durch die Legalisierung von Marihuana wird der Konsum nur durch das Wissen über die Folgen und vor allem über die Erkenntnis des Einzelnen über die Konsequenzen welche später zu tragen sind eingedämmt. Dentalhygienikerinnen, Zahnärzte und andere medizinische Berufe sollten Aufklärungsarbeit bei Ihren Patienten betreiben um den Schaden des Einzelnen einzugrenzen. Ein offenes Gespräch zwischen Patient und dem Zahnmediziner hilft auf jeden Fall. Auch wenn die Rauchgewohnheit von Marihuana vom Patienten nicht aufgegeben wird, kann zumindest durch eine genauere Instruktion für die Mundhygiene weitergeholfen werden und Zahnfeischerkrankungen sowie Karieserkrankungen verzögert werden. Der Dialog ist für den Patienten auf jeden Fall ein Vorteil.
Unsere Empfehlung für Marihuana Raucher
1. Wägen Sie den Genuss Faktor im Vergleich zum Kosten Faktor der Folgeerkrankungen ab 2. Entscheiden Sie sich für Ihre ganz persönliche Mundgesundheit mit guter Mundhygiene 3. Bringen Sie die Stärke auf schlechte Gewohnheiten zu ändern, es ist zwar anfänglich schwer, aber wenn man es geschafft hat ist man stolz auf sich selbst 4. Entscheiden Sie, sich dem Leben energisch entgegenzustellen und etwas gegen unbequeme Situationen zu tun Vereinbaren Sie Ihren nächsten Dentalhygiene Termin und erhalten Sie eine Beratung für Ihre Zahnpflege falls Sie rauchen |
Ich rauche gerne und geniesse meinen Kaffee! Wenn nur nicht die unangenehmen Nebenwirkungen wären...
|
Die Motivationen für Rauchen und Kaffeetrinken sind sehr vielfältig. Jeder hat seine Gründe und die damit verbundenen Emotionen.
Leider haben Raucher, je nachdem wie viel sie rauchen, eine bis zu fünfzehn Mal so hohe Wahrscheinlichkeit an Parodontitis zu erkranken, wie Nichtraucher.
Kaffee und Teetrinker "leiden" oft an den Verfärbungen von Zähnen, Mundgeruch oder einer belegter Zunge. Rauchen fördert die Lockerung von Zähnen.
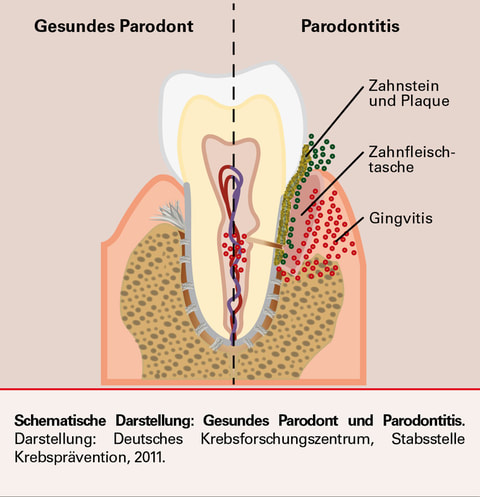
Je mehr geraucht wird, umso größer ist die Gefahr, dass sich die Zähne lockern. Auf die Behandlung einer Parodontitis reagieren Raucher deutlich schlechter als Nichtraucher. Parodontalerkrankungen sind Entzündungen des Zahnhalteapparates (Zahnfleisch, Zahnhaltefasern und Zahnknochen). Am Zahnfleischrand oder in den Zahnzwischenräumen anhaftende Bakterienbeläge lösen zuerst eine entzündliche Abwehrreaktion des Körpers aus. Erste Symptome für eine Parodontitis, wie Zahnfleischbluten, treten bei Rauchen durch die Verengung der Blutgefässe deutlich seltener auf. Durch diesen Abbau kann sich der Zahn so stark lockern, dass er Schmerzen verursacht oder sogar ausfällt. Raucher leiden deutlich häufiger als Nichtraucher an Parodontalerkrankungen. Wie entsteht Parodontitis?
Zahnstein und Plaque sammelt sich zwischen Zahn und Zahnfleisch an. Durch die Dentalhygiene werden diese Bakterienherde entfernt. Wenn nicht, entsteht eine Zahnfleischtasche wo Bakterien eine Zahnfleischentzündung hervorrufen und das Zahnfleisch auflösen. In der Folge wird er Knochen angegriffen. So wird der Aufhängeaparat des Zahns geschädigt und die Festigkeit des Zahns beeinträchtigt. Meist verlieren Raucher die oberen Zähne als erstes, da diese am meisten durch Rauchen in Mitleidenschaft gezogen werden. |
Durch Rauchen, Kaffee- und Teetrinken entstehen verschiedene Problembereiche wie:
|
Unsere Tipps für Sie!
Vereinbaren Sie noch heute Ihren Dentalhygiene Termin mit einer Parodontose Kontrolle |
Wie kann ich meinen Zahnschmelz schützen, aufbauen und welche zwei Funktionen sollten Pflegeprodukte aufweisen!
|
Hydroxylapatit ist ein Mineral, welches den Zahnschmelz härtet, Schmerzempfindlichkeiten senkt und durch die neu entstandene glatte Oberfläche das Lachen weisser und glänzender erscheinen lässt
Säuren sind dafür bekannt, dass sie Substanzen angreifen und abbauen. So unterliegt sogar harter Stahl der Erosion - sprich er rostet. Unsere Ess- und Genussmittelgewohnheiten beeinflussen die Wiederstandsfähigkeit unseres Zahnschmelzes Die oberste Schicht unserer Zähne, der Zahnschmelz wird täglich durch Essen und Trinken mit Säure belastet. Vor 20 Jahren war diese Belastung noch nicht so stark wie heute. Durch unsere "modernen" Ernährungsgewohnheiten vermehren sich säurebildende Bakterien im Mund welche zusätzlich zu den Säureattacken durch Essen und Trinken Zahn und Zahnfleisch angreifen. Das Resultat - eine starke Übersäuerung unserer Mundhöhle - Zähne und Zahnfleisch werden angegriffen. Daher muss durch Mundhygiene die Säure neutralisiert werden. Diese Neutralisierung kann nur durch innovative Pflegeprodukte erreicht werden. Wenn diese noch mit überwiegend natürlichen Wirkstoffen hergestellt wird der Körper nicht zusätzlich von chemieschen Stoffen entlastet.
|
Zwei Funktionen sind in einer Zahnpaste, Mundschaum oder in einer Mundspülung heute wichtig!
Neutralisierung mit Wirkstoffen wie Papayaenzyme und aktiver Zahnschmelzschutz verbunden mit Zahnschmelzaufbau mit naturidentischem Zahnschmelz auch Hydroxylapatit (HAP) genannt. Hydroxylapatit ist nichts anderes als Zahnschmelz - die gesamte oberste Schicht der Zähne besteht aus 95% aus diesem Stoff. Zahnpasten und Mundspülungen mit Hydroxylapatit - kristaline Formen, genauso gross, sodass sie sich in den Zahnschmelz einbauen können - remineralisieren die Zahnoberfläche, reparieren mikrofeine Defekte, reduzieren Sensitivitäten und lassen den Zahn durch seine glattere Oberfläche mehr glänzen. In diversen Studien wurde dokumentiert, dass eine saure Umgebung im Körper Krankheiten begünstigt. Der Trend geht zurück zu natürlicheren Produkten und Anwendungen, elche Säuren neutralisieren und ein pH neutrales Umfeld im Körper wiederherstellen. Einige Hersteller von Zahnpflegeprodukten wie SPLAT, ROCS, Curaprox und Biorepair haben diese Zeichen der Zeit erkannt und sich auf die Bedürfnisse der Kunden eingestellt. Naturidentischer Zahnschmelz (Hydroxylapatit) baut sich bis in tiefere Schichten des Zahnschmelzes ein, schützt den Zahn und macht ihn durch die neu entstehende glattere Oberfläche schimmernder. Papayaenzyme neutralisieren Säuren und sind daher in unserer vorwiegend pH sauren Mundhöhle von hohem Wert
|
Starke Säurebilder wie Soft Drinks greifen den Zahnschmelz am meisten an. Wie kann man sich dagegen schützen?
|
Reinigung von Zahnzwischenräumen / Interdental Reinigung
|
Welche Stelle ist mit der Zahnbürste am schlechtesten zu erreichen?
Richtig, die Zahnzwischenräume! An welchen Stellen der Zähne muss der Zahnarzt am meisten Löcher reparieren? Richtig, in den Zahnzwischenräumen! Wo entsteht am schnellsten Parodontose? Richtig, in den Zahnzwischenräumen! Daher ist es kein Zufall, dass Ihre Dentalhygienikerin und Ihr Zahnarzt darauf hinweisen, dass Sie regelmässig Zahnseide benutzen sollen. Für viele ist aber die Benutzung der Zahnseide zu umständlich oder zu aufwendig. Geht es Ihnen auch so? Ich verstehe Sie sehr gut! Der Punkt ist, bakterieller Zahnbelag (Plaque) entsteht permanent immer wieder neu 365 Tage und 24 Stunden. Aus diesem Grund ist das tägliche gründliche Zähneputzen und der halbjährliche, maximal jährliche Besuch bei Ihrer Dentalhygienikerin sehr wichtig.
Die Zahnbürste allein reicht nicht aus. Zahnmediziner raten dazu, auch zwischen den Zähnen für gründliche Sauberkeit zu sorgen. „Die Zwischenraumreinigung hat sich
in den letzten Jahren als wichtiger als alle anderen Reinigungen herauskristallisiert“, sagt Prof. Dr. Med. dent. Ulrich Saxer. Durch die tägliche Reinigung der Zwischenräume werden auch Bakterien reduziert, welche in die Blutbahn gelangen. Schon
länger wird vermutet, dass Bakterien aus der Mundhöhle über entzündetes Zahnfleisch in die Blutbahn gelangen und Herzinfarkt oder Hirnschlag begünstigen.
|
Unsere Empfehlung für die tägliche Zahnpflege
Hier ein paar Tipps für alternative Zahnzwischenraum Reinigung, welche ähnlich effektiv sind wie Zahnseide und praktischer in der Anwendung:
Weitere empfehlenswerte Dinge, die Ihre Mundhygiene noch mehr unterstützen:
Die Putzergenisse sind noch besser als bei Schallzahnbürsten. Der gesundheitsfördernde Ultraschall dringt in die Zahnzwischenräume genauso ein wie in das Zahnfleisch ( bis 12 Millimeter), fördert die Durchblutung und löst Verfärbungen und Zahnstein.
Zahnzwischenraum Reinigung mit Ultraschall
|
|
Mundgesundheit steht immer an erster Stelle
|
Was ist Hydroxylapatit (HAP) und warum sollten Sie es kennen?
Wie kommt es, dass das härteste Material in unserem Körper, der Zahnschmelz, ständig dünner wird und wie betrifft es Sie?
Trotz Zunahme dieser destruktiven Zahnveränderung wird diesem Problem von Seiten der Patienten viel zu wenig Beachtung geschenkt, da es zu wenig Informationen darüber gibt. Unser Zahnschmelz ist der härteste Stoff im Körper. 98% des Zahnschmelzes bestehen aus dem kristallinen Mineral Hydroxylapatit . Unsere heutige Ernährung ist zu stark Säurehaltig geworden. Kohlenhydrat haltige Nahrung wird zu Zucker abgebaut, Bakterien „fressen“ diesen Zucker und bilden Säuren, auch Fruchtsäfte aus Konzentraten, Limonaden und Energie-Drinks sind stark säurehaltig. Diesen täglichen Säureattacken hält der Zahnschmelz nicht stand und wird langsam aufgelöst. |
Eine Entmineralisierung und poröse Zähne sind die Folge.
Die Zahnhälse werden mit der Zeit freigelegt und die Kanäle (Tubuli) werden geöffnet . Die Folge sind schmerzempfindliche sensitive Zähne und eine dunklere Zahnfarbe auf Grund der durchschimmernden dunkleren Zahnwurzel. Warum ist es so wichtig, den künstlichen Zahnschmelz Kristall, Hydroxylapatit dem Zahnschmelz täglich zuzuführen? Eine Regeneration des Zahnschmelzes war mit herkömmlichen Zahnpasten bisher nicht genügend möglich. Die neuesten Technologien ermöglichen allerdings eine starke Remineralisierung mit künstlichem Zahnschmelz und bioverfügbaren Mineralien. |
Durch das tägliche Zähneputzen mit einer Zahnpaste mit Hydroxylapatit bauen Sie Ihren Zahnschmelz auf.
Die Zahnoberfläche wird glatter und die Zahnschmelzschicht wird dichter und schimmert dadurch weisser. Zwei wesentliche Veränderungen finden statt, ein hoher Schutz gegen Säure und weniger Bakterien können auf der glatteren Oberfläche anhaften. Ein geniales Zusammenspiel. Was können Sie täglich tun? Soft Drinks vermeiden welche mit künstlichen aggressiven Säuren versetzt sind Aus Konzentrat hergestellte Fruchtsäfte vermeiden Kohlensäurehaltige Getränke vermeiden (auch Wasser mit Kohlensäure) Nach säurehaltigem Essen 1/2 Stunde mit dem Putzen warten Frisch gepresste Säfte und Smoothies trinken Täglich eine Zahnpaste MIT Hydroxylapatit benutzen Quellenverzeichnis The Remineralizing Effect of Carbonate-Hydroxyapatite Nanocrystals on Dentine L. Rimondi, B. Palazzo, M. Lafisco, L. Canegallo, F. Demarosi, M. Merlo, N. Roveri | Materials Science Forum, 2007, Vols. 539–543:602–605 |
Krankheitsbilder in Verbindung mit der Zahngesundheit
|
Herz-Kreislauf-Probleme
Eine Parodontitis (Zahnbettentzündung) erhöht das Risiko für Gefässveränderungen. Damit steigt die Gefahr von lebensbedrohlichen Herz- und Kreislaufproblemen. Schuld daran sind erhöhte Entzündungswerte im Blut. Über die Blutbahn können Parodontitis-Bakterien und ihre Entzündungsbotenstoffe im ganzen Körper zirkulieren. Sie können Gefässe verengen und so bewirken, dass die Durchblutung gestört und Arterien verstopft werden. Das Blut verklumpt und gerinnt schneller. Dadurch steigt das Risiko für einen Herzinfarkt. Mit einer schweren Parodontitis erhöht sich auch die Gefahr eines Schlaganfalls um das Zwei- bis Dreifache. Dies ist vor allem bei Männern über 60 Jahren der Fall. Neben Parodontitis-Bakterien können auch andere Krankheitserreger über die Mundschleimhaut ins Blut gelangen. Dieser Prozess wird Bakteriämie genannt und ist die Hauptursache für Entzündungen der Herzinnenhaut (Endokarditis). Gelenkentzündung
Wie bei der Parodontitis werden bei rheumatischen Erkrankungen Knorpel und Knochen abgebaut. Patienten mit Parodontitis haben ein bis zu 8-mal höheres Risiko, auch an rheumatoider Arthritis (RA) zu erkranken. Nach den Gründen für diesen Zusammenhang wird intensiv geforscht. So konnte gezeigt werden, dass im Mundraum von Rheumatikern vermehrt Bakterien der Familie Prevotella vorkommen. Diese gelten als wichtige Auslöser von Parodontitis. Rheumatiker leiden vermutlich deshalb oft bereits früh an einer schweren Form der Zahnbettentzündung. Das Parodontitis-Bakterium P. gingivalis bildet zudem ein Enzym, das die körpereigene Aminosäure Arginin in das körperfremde Citrullin umwandelt. Das Immunsystem reagiert in der Folge mit Antikörpern auf den vermeintlichen Eindringling. Diese Antikörper sind auch ein Symptom der rheumatoiden Arthritis und verschlimmern deswegen die Erkrankung. Es ist möglich, dass sich Parodontitis-Bakterien an künstlichen Gelenken ansammeln und dort weitere Entzündungen verursachen. Parodontitis und Rheuma parallel behandeln
Eine Behandlung der Parodontitis kann zu einer Verbesserung der Arthritis-Symptome führen. Wenn die Infektionen im Mundraum behandelt und die Zahnfleischtaschen gereinigt werden, können die Entzündungswerte im Blut der Patienten sinken. Auch die Schwellung der Gelenke nimmt ab, ebenso wie die Schmerzen und die Steifheit der Gelenke am Morgen. Parodontitis und Rheuma müssen daher parallel behandelt werden. Das zahnmedizinische Praxisteam sollte über die Rheumaerkrankung informiert und in die Therapie miteinbezogen werden. |
Eine sogfältige Karies- und Parodontitis-Prophylaxe beugt auch Gelenkentzündungen vor:
Täglich mit einer Zahnbürste und Zahnpasta die Bakterienbeläge auf den Zähnen entfernen, auf eine zucker- und säurearme Ernährung achten und allenfalls eine antibakterielle Mundspülung verwenden, um das Plaque-Wachstum zusätzlich zu hemmen. Blutzuckerspiegel/Diabetes
Eine Parodontitis beeinflusst chronische Stoffwechselerkrankungen mit einem erhöhten Blutzuckerspiegel (Diabetes). Bei Diabetes betroffenen besteht ein Mangel an Insulin, das den Zuckergehalt im Blut reguliert, oder eine sogenannte Insulinresistenz. Wird Diabetes zu spät erkannt oder nicht behandelt, kann dies zu Folgeerkrankungen und Komplikationen oder gar zum Tod führen. Mundpflege senkt Risiko
Eine sorgfältige Karies- und Parodontitis-Prophylaxe kann verhindern, dass aggressive Bakterien über die Mundschleimhaut in den Blutkreislauf gelangen: Täglich mit einer Zahnbürste und Zahnpasta die Bakterienbeläge auf den Zähnen entfernen, auf eine zucker- und säurearme Ernährung achten und allenfalls eine antibakterielle Mundspülung verwenden, um das Plaque-Wachstum zusätzlich zu hemmen. Patienten mit Herzfehlern sollten das zahnmedizinische Praxisteam über die Erkrankung in Kenntnis setzen. Atemwegserkrankungen
Erkrankungen im Mundraum und eine schlechte Mundhygiene erhöhen das Risiko für Atemwegserkrankungen. Die Keime im Mund werden in den Rachen und die Lunge eingeatmet. Bei einem geschwächten Immunsystem (beispielsweise bei älteren Personen und Kindern) können sie dort eine Lungenentzündung, Bronchitis oder gar ein Lungenemphysem (eine krankhafte Überblähung der Lunge) auslösen. Vor allem Gingivitis- und Parodontitis-Bakterien gelten als gefährlich. Umgekehrt weisen Patienten mit chronischen Atemwegserkrankungen oft eine schlechtere Mundhygiene, mehr Zahnstein und mehr erkrankte Zähne auf als gesunde Menschen. Raucherinnen und Raucher haben ein doppelt erhöhtes Risiko für eine Infektion der Atemwege: Zigarettenrauch schränkt erstens die Lungenfunktion ein, zweitens steigt durch das Rauchen auch die Gefahr, an Parodontitis (Zahnbettentzündung) zu erkranken. Wenn Schadstoffe wie Staub oder Gase in die Lunge gelangen, schädigen sie das Immunsystem und die Fähigkeit der Lunge, sich selbst zu reinigen.
Wer an Diabetes leidet, sollte das zahnmedizinische Praxisteam darüber informieren:
Diabetikerinnen und Diabetiker leiden häufig an Wundheilungsstörungen, beispielsweise wenn ein Zahn gezogen wird oder ein Abszess vorliegt. Leidet ein Patient unter Diabetes, ist dies nicht nur entscheidend für die zahnmedizinische Diagnose, sondern auch für die Behandlung und Therapie. Eine erfolgreiche Parodontitis-Therapie und regelmässige Kontrollbesuche in der zahnmedizinischen Praxis verbessern die Möglichkeit, den Blutzuckerspiegel zu regulieren. |
Umgekehrt beeinflusst Diabetes die Gesundheit von Zähnen und Zahnfleisch.
Diabetikerinnen und Diabetiker sind anfälliger für bakterielle Infektionen als gesunde Menschen - sie haben mehr Entzündungsbotenstoffe im Blut. Ihr Immunsystem ist oft geschwächt und Bakterien im Mund können sich stark vermehren: sie haben ein höheres Risiko für Parodontitis und Karies als gesunde Menschen. Diabetikerinnen und Diabetiker, die ihren Zuckerspiegel nicht regulieren, leiden sehr oft an einer Parodontitis. Hingegen haben jene Diabetiker, die ihren Zuckerspiegel gut kontrollieren, kaum ein höheres Parodontitis-Risiko als Gesunde. In Folge von Diabetes können Menschen beispielsweise erblinden oder einen Herzinfarkt erleiden. Um solche Komplikationen zu vermeiden, sollten Diabetikerinnen und Diabetiker ihren Blutzuckerspiegel regulieren – zum Beispiel mit gesunder Ernährung, Bewegung und einer ärztlich verordneten, individuellen Medikation.
Eine Parodontitis erschwert diese Regulierung: Die Entzündungsherde im Mund tragen dazu bei, dass die Zellen weniger auf das Insulin ansprechen und so zu wenig auf den Zuckergehalt im Blut wirken. Mundpflege bei Diabetes
Ohne Zahn- und Zahnfleischerkrankungen lässt sich der Blutzuckerspiegel besser regulieren. Umso wichtiger ist eine sorgfältige Prophylaxe: Täglich mit einer Zahnbürste und Zahnpasta die Bakterienbeläge auf den Zähnen entfernen, auf eine zucker- und säurearme Ernährung achten und allenfalls eine antibakterielle Mundspülung verwenden, um das Plaque-Wachstum zusätzlich zu hemmen. Hohe Blutzuckerwerte und Medikamente können zu Mundtrockenheit und so zu einem erhöhten Karies- und Gingivitisrisiko führen. Indem sie viel Wasser trinken oder zuckerfreie Kaugummis kauen, können Diabetikerinnen und Diabetiker die Mundschleimhaut befeuchten und den Speichelfluss anregen. Quelle: www.mundgesund.ch
Eine Initiative der Schweizerischen Zahnätzte Gesellschaft (SSO) Swiss Dental Hygenists Vereinbaren Sie noch heute Ihren Dentalhygiene Termin
|